La sécurisation culturelle des soins
Faits saillants
- Les professionnels de la santé ont besoin d’être sensibles aux différences entre leurs propres origines culturelles et celles de leurs patients. Les différences de communication verbale et non verbale peuvent influer sur les soins.
- La culture, la religion et l’ethnie peuvent exercer une influence sur les croyances et les valeurs envers la santé et les soins. Tant les patients que les professionnels de la santé apportent leurs propres perspectives culturelles à chaque rencontre. Explorez les croyances et les valeurs d’un patient ou d’une famille qui a immigré récemment, respectez les différences et trouvez un terrain d’entente pour la conception des plans thérapeutiques, dans le respect des pratiques cliniques exemplaires.
- Même s’il peut être utile de connaître des cultures précises, il est également important d’éviter de trop généraliser, de stéréotyper et de faire d’autres suppositions en fonction de la culture.
- Ne présumez pas que les enfants et les adolescents d’un groupe ethnique ou culturel donné ont une culture homogène. La culture influence bel et bien le développement et le comportement, mais on constate une importante hétérogénéité dans pratiquement tous les groupes. Souvenez-vous que les adolescents, en particulier, désirent souvent être perçus comme des personnes à part entière.
- Lorsque vous vous informez de l’histoire d’un enfant, d’un adolescent ou d’une famille qui vient d’immigrer, posez des questions pour évaluer leurs dimensions socioculturelles, leurs perceptions de la santé, leur histoire d’immigration, leur acculturation, leur identité et leur religion.
- En cas de problème de langue entre une famille et un professionnel de la santé, il est recommandé de recourir à un interprète professionnel.
- Si vous respectez ces suggestions, vous investirez peut-être beaucoup de temps et d’efforts, et probablement plus d’une visite, à l’histoire du patient. Considérez ce temps et ces efforts comme un investissement pour améliorer le pronostic.
- La sécurisation culturelle des soins est essentielle pour améliorer le pronostic, la sécurité et la satisfaction des patients.
Terminologie
La culture
La culture désigne les pensées, la communication, les actions, les coutumes, les croyances, les valeurs et les institutions des groupes raciaux, ethniques, religieux ou sociaux. Elle touche tous les patients et les professionnels de la santé, et pas seulement les enfants, adolescents et familles issus de I’immigratsion ou et de réfugiés. Elle joue un rôle dans les interactions entre les patients, leur famille, les professionnels de la santé et les systèmes.
Figure 1.
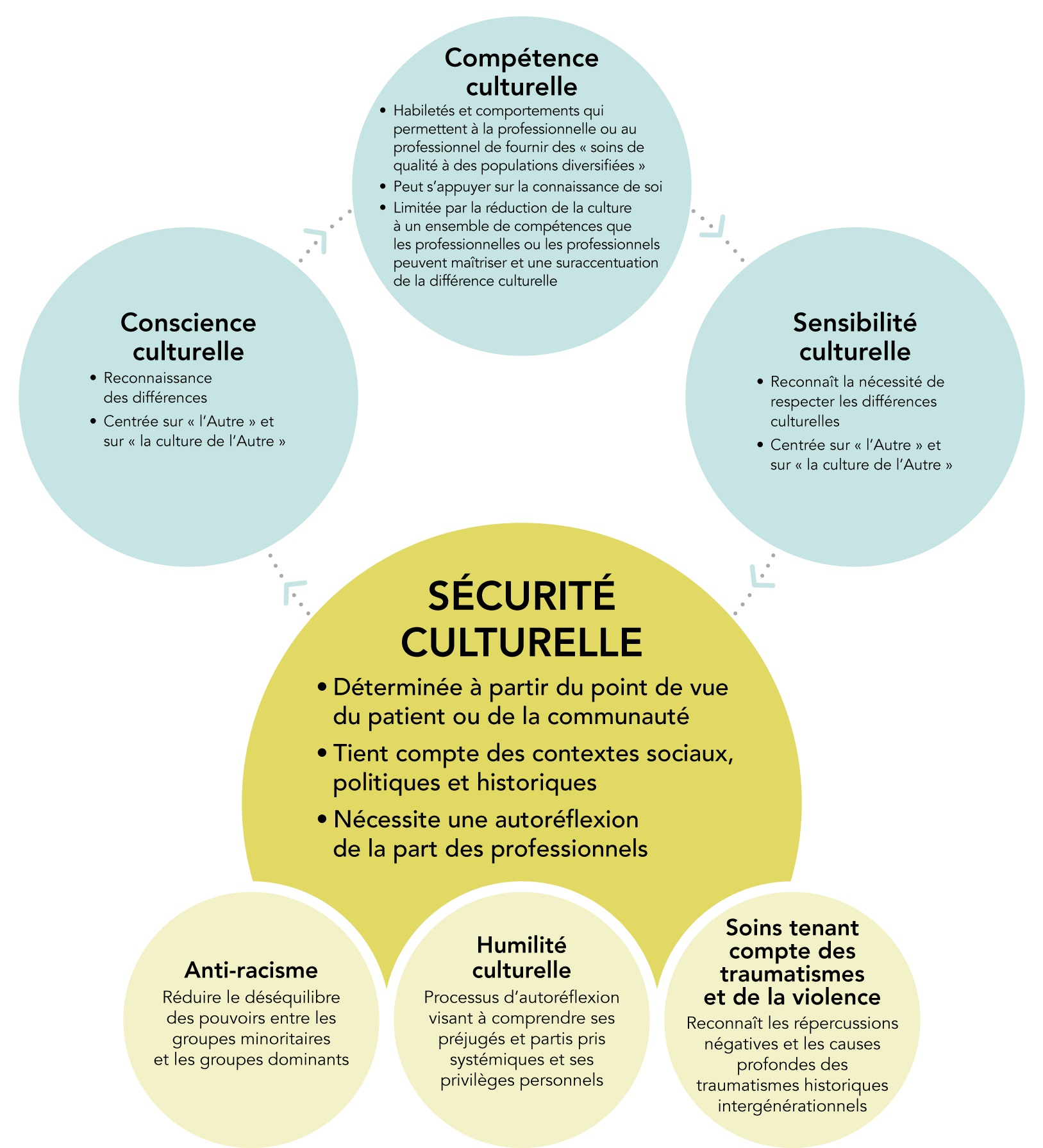
Ce graphique est adapté selon le modèle de Baba, L. (2013). Cultural safety in First Nations, Inuit and Métis public health: Environmental scan of cultural competency and safety in education, training and health services. Prince George, Colombie-Britannique, Canada : Centre de collaboration nationale de la santé autochtone. Régie de la santé des Premières Nations de la C.-B. Cultural Humility, 2019; Brascoupé, S. and Waters, C. (2009). Cultural safety: Exploring the applicability of the concept of cultural safety to Aboriginal health and community wellness. Journal of Aboriginal Health. Source: © Tous droits réservés. Définitions communes en matière de sécurité culturelle : Forum des professionnels de la santé de l’administratrice en chef de la santé publique. 2023. Agence de la santé publique du Canada 2023. Reproduit avec l’autorisation du ministère de la Santé. Repéré à definitions-fr2.pdf.
La sécurisation culturelle
Selon Irihapeti Ramsden, l’infirmière et éducatrice maorie qui a élaboré le concept, la sécurisation culturelle est l’objectif ultime d’un processus d’apprentissage. Elle commence par la sensibilisation à l’ethnie ou à la communauté du patient et, dans une pratique de sécurisation culturelle, se poursuit par un intérêt croissant pour « la justice sociale... et le pouvoir, la discrimination et l’attitude des [professionnels de la santé]».
La sécurisation culturelle place l’expérience du patient au cœur de la rencontre clinique. Seul le patient peut déterminer si une expérience de soins a respecté les principes de sécurisation culturelle. Pour assurer cette sécurisation, les professionnels de la santé doivent communiquer avec les patients de manière respectueuse, admettre la présence d’un déséquilibre de pouvoir dans le système de santé et tenter d’y remédier. Pour qu’une personne se sente en sécurité dans le système de santé, les professionnels de la santé doivent s’efforcer de créer un milieu dénué de racisme et de discrimination.
Le modèle LEARN est un cadre conçu pour favoriser la sécurisation culturelle des soins, lesquels sont orientés sur l’action et sur ce que les professionnels de la santé peuvent faire.
- Écouter (Listen) avec sympathie et comprendre la perception du patient à l’égard d’un problème.
- Expliquer vos perceptions d’un problème.
- Reconnaître (Acknowledge) les différences et les similarités et en discuter.
- Recommander un traitement.
- Négocier une entente.
La sécurisation culturelle est souvent considérée comme un cadre pour améliorer les soins des patients et des familles autochtones, mais le même cadre est également efficace pour les autres groupes dignes d’équité, y compris les patients et les familles de nouveaux arrivants.
L’humilité culturelle
L’humilité culturelle décrit le point de vue du professionnel de la santé et fait ressortir un engagement constant envers l’autoévaluation, l’autocritique, la sensibilisation à ses propres préjugés implicites ou explicites et la gestion des déséquilibres de pouvoir inhérents à la culture. C’est un pilier de la sécurisation des soins. Suivent quelques mesures pour aider les praticiens à cultiver l’humilité culturelle :
- Concentrez-vous sur le patient et la famille pendant les rencontres et écoutez comment il parle de lui-même.
- Adoptez un style moins contrôlant et autoritaire auprès du patient, et privilégiez une communication interactive. Cette approche indique au patient que ses priorités et ses points de vue (biomédical ou non) vous importent.
- Sachez que vous n’avez pas besoin de comprendre les croyances de chaque groupe en matière de santé. Encouragez chaque patient à vous expliquer le rôle de sa culture dans sa manière d’aborder un problème.
- Soyez conscient des différences culturelles entre vos patients et vous. Vous risquerez ainsi moins les conflits pendant la recherche du diagnostic ou l’élaboration d’un plan thérapeutique.
- Examinez d’un œil critique vos propres croyances et préjugés influencés par votre culture à mesure qu’ils surgissent dans le cadre d’une rencontre clinique et soulignez-les.
- Permettez au patient d’assumer lui-même le rôle d’expert et de devenir un véritable partenaire dans la détermination de ses soins.
- Au besoin, expliquez aux patients les normes ou coutumes sociales et culturelles au Canada. L’information ne vise pas à blâmer ou à humilier, mais à respecter le rôle d’apprenant du nouvel arrivant. Dans certains cas, il peut être nécessaire d’orienter le nouvel arrivant plus fermement (p. ex., autour de pratiques comme la mutilation génitale féminine). Si une tradition s’oppose aux lois canadiennes ou aux droits de la personne, assurez-vous d’en informer le patient.
L’importance de la sécurisation culturelle
Étant donné la population de plus en plus diversifiée du Canada, il est important que les professionnels de la santé s’appuient sur la sécurisation culturelle des soins. De tels soins contribuent à réduire les disparités et à optimiser les pronostics en améliorant la communication et en contribuant à gérer les différences culturelles avec efficacité, y compris les croyances sur la santé et les pratiques de santé dans le cadre des soins aux patients.
La culture, la religion et l’ethnie peuvent influer sur les croyances et les valeurs en matière de santé et de soins, et tant les patients que les professionnels apportent leur perspective culturelle à chaque rencontre. Parmi les domaines où des points de vue différents peuvent influer sur les soins cliniques, soulignons :
- les pratiques liées à l’accouchement et aux soins de la petite enfance;
- l’alimentation et le régime alimentaire;
- le partage du lit et la mort subite du nourrisson;
- les troubles du développement;
- les pratiques parentales et la discipline, y compris la fessée;
- les questions liées à l’adolescence, y compris le développement, la confidentialité, les rôles dans la famille ou la famille élargie, la sexualité, la consommation de substances psychoactives ou d’autres comportements dangereux, l’acquisition de l’identité et l’acculturation;
- l’accès aux systèmes de santé, aux cliniques et aux départements d’urgence;
- le recours aux médecines et aux traitements traditionnels.
Découvrez-en davantage sur l’influence de la culture sur la santé.
Entre l’arbre et l’écorce
Un cas qui démontre l’importance de la compétence culturelle est présenté dans le livre d’Anne Fadiman, intitulé The Spirit Catches You and You Fall Down—A Hmong Child, Her American Doctors, and the Collision of Two Cultures.
Ce livre explore un conflit lié aux soins entre un petit hôpital de comté de la Californie et une famille de réfugiés du Laos. Lia Lee était une enfant atteinte d’une grave épilepsie diagnostiquée. Ses professionnels de la santé et sa famille avaient des croyances et des points de vue très différents sur cette maladie, enracinés dans leur culture. En raison d’une mésentente quant au traitement à administrer, Lia a été placée en famille d’accueil à la recommandation de ses médecins. Elle a ensuite été replacée dans sa famille, mais à quatre ans, des convulsions l’ont laissée dans un état végétatif persistant.
Tout comme les médecins, ses parents voulaient ce qu’il y avait de mieux pour Lia, mais leur manque de compréhension mutuelle a suscité une tragédie. Les citations suivantes sont des leçons acquises par les professionnels de la santé au courant du cas :
- « J’examine le patient dans son ensemble et je comprends que, pour établir un plan thérapeutique, il faut intégrer des interventions complémentaires fondées sur les pratiques et les croyances culturelles. J’ai appris, particulièrement en travaillant auprès des personnes âgées, combien la famille peut contribuer à l’adhésion du traitement. »
- « Je pense que la plupart des professionnels de la santé comprennent maintenant que l’esprit et le corps fonctionnent ensemble. Bien des gens de nombreuses cultures croient en l’importance de la spiritualité pour la guérison. En fait, à cet égard, nous ne sommes pas tellement différents de nos patients asiatiques. Il est utile de trouver un moyen de faire participer les patients, leur famille et leur communauté à des activités spirituelles. Lorsque c’est pertinent, j’encourage souvent le recours à des rites comme “l’appel de l’âme” et les psalmodies bouddhistes (prières). Nous encourageons les familles à emmener des moines bouddhistes au centre médical pour prier. »
Travailler avec les enfants et adolescents nouvellement arrivés
Lorsqu’ils travaillent avec des enfants, des adolescents et des familles immigrants et réfugiés, les professionnels de la santé ont besoin de prendre pleinement conscience de leur propre approche générale des soins, de l’importance d’inclure les enjeux culturels dans l’histoire du patient et de tenir compte des aspects culturels lors du plan thérapeutique et des conseils préventifs. Ils doivent être sensibles aux différences entre leurs propres origines culturelles et celles de leur patient nouvellement arrivé. Les différences de communication verbale et non verbale influent sur les soins.
La sécurisation des soins 101 : conseils cliniques
- Évaluez vos propres préjugés et vos propres valeurs. Il est tout aussi important d’être conscient de soi que de comprendre les origines d’un patient ou d’une famille qui a récemment immigré.
- Comprenez les priorités du patient et tenez-en compte.
- Faites preuve de respect en reconnaissant et en validant les forces personnelles et culturelles d’un patient ou d’une famille, leur résilience à avoir survécu aux expériences défavorables et leur capacité à s’adapter à une nouvelle culture.
- Déterminez comment le patient comprend et explique son état de santé ou sa maladie.
- Projetez une attitude de curiosité : le patient devient l’enseignant et le professionnel de la santé, l’élève.
- Prenez des dispositions pour qu’un interprète soit présent, au besoin et dans la mesure du possible.
Si vous respectez ces suggestions, vous investirez peut-être beaucoup de temps et d’efforts, et probablement plus d’une visite, à l’histoire du patient. Considérez ce temps et ces efforts comme un investissement pour améliorer le pronostic. Découvrez-en davantage sur l’évaluation médicale des enfants nouvellement arrivés.
Prochaines étapes : un cadre pour effectuer des interventions respectueuses de la sécurisation culturelle
Après avoir établi une relation de confiance avec un patient nouvel arrivant et sa famille, il est possible d’optimiser les interventions que vous sélectionnez ensemble afin d’en assurer la sécurisation culturelle. Krueter et coll. ont créé un cadre pour créer des interventions respectueuses de la sécurisation culturelle, ce qui inclut :
- La documentation secondaire : Présentez la documentation (à l’aide du texte, des couleurs et des images) de manière à refléter le milieu culturel du patient afin qu’il y soit plus réceptif et l’accepte mieux.
- Les stratégies reposant sur des données probantes : Faites ressortir l’importance d’un enjeu de santé au sein d’un groupe donné en présentant les données probantes sur ses répercussions pour ce groupe. Si vous démontrez l’effet de problèmes de santé sur d’autres membres de la même communauté culturelle, vous pouvez stimuler la réflexion au sujet du problème et favoriser des mesures préventives.
- Les stratégies linguistiques : Traduisez l’information en matière de santé dans la langue choisie et fournissez des services d’interprétation lors des rencontres médicales.
- Participation de la culture : Faites des efforts pour embaucher des membres du personnel qui sont de la même nationalité que la population que vous servez et incluez les points de vue des intervenants de la communauté en faisant ressortir les histoires, les expériences et les témoignages d’un groupe donné.
- Les orientations socioculturelles : Parlez des enjeux liés à la santé en fonction des valeurs socioculturelles.
En outre, il est important de convenir que les politiques d’immigration xénophobes et racistes limitent l’accès aux soins. Il est essentiel de reconnaître que les aspects négatifs de l’oppression structurelle, y compris l’injustice environnementale, la violence policière, l’incarcération massive ou la ségrégation résidentielle racisée sur le bien-être des enfants et de leur famille.
L’histoire du patient
Pour vous assurer de tenir compte de la culture dans l’histoire de l’enfant ou de l’adolescent, envisagez de lui poser les questions suivantes :
Évaluez l’histoire d’immigration et le stress ou les traumatismes qui s’y rattachent
- Quel est ton pays d’origine? À quel(s) groupe(s) ethnique(s) appartiens-tu? Quelle(s) langue(s) parles-tu? Quelle langue parles-tu principalement à la maison? Quelle langue préfères-tu parler?
- Quand et pourquoi es-tu venu au Canada? Comment es-tu arrivé au pays? Nomme quelques problèmes et difficultés que tu as vécus. Qu’est-ce qui vous a aidés, toi et ta famille, à vous ajuster et à affronter ces problèmes?
L’acculturation désigne le changement de culture d’un groupe ou le changement de psychologie d’un individu en réponse à un nouvel environnement ou à d’autres facteurs. L’adaptation, qui désigne le processus de changement en réponse à un nouvel environnement, fait partie de l’acculturation. Découvrez-en davantage sur l’acculturation et son importance par rapport à la santé.
Évaluez l’acquisition de l’identité et l’acculturation, les lacunes sur le plan de l’acculturation et les conflits dans les familles
- Qu’est-ce qui te cause du stress ou des problèmes? Profites-tu d’un système d’entraide? As-tu pris contact avec des associations culturelles locales?
- Est-ce que toute ta famille est au Canada? Si tu as laissé des membres de ta famille dans ton pays, sont-ils en sécurité? Comment communiques-tu avec eux?
- Te sens-tu plus à l’aise avec des personnes ayant tes origines familiales, avec la société canadienne dans son ensemble, avec les deux ou avec ni l’un ni l’autre?
- Les parents et les enfants de ta famille parlent-ils tous la même langue principale? Qui parle français ou anglais? À quel point maîtrises-tu le français ou l’anglais parlé et écrit? T’arrive-t-il d’être l’interprète de tes parents?
- Sais-tu comment communiquer par téléphone? Par les médias électroniques ou les réseaux sociaux?
- Qui fait les repas? Qui s’occupe de tes frères et sœurs plus jeunes?
- Vas-tu à l’école? Aimes-tu ça? Combien de jours as-tu ratés? Quels sont tes espoirs pour l’avenir?
- T’es-tu fait des amis? Comment s’appelle ton meilleur ami? Où joues-tu avec tes amis? Tes amis viennent-ils chez toi?
Explorez les dimensions socioculturelles de la santé et les croyances liées à la santé; cette démarche vous sera utile pour négocier un plan thérapeutique
- Selon toi, quelle est la cause de ce problème? Comment l’appelles-tu? Comment le comprends-tu?
- As-tu déjà eu ce problème auparavant? Comment a-t-il été soigné? À ton avis, que faut-il faire pour le guérir?
- Quels sont les effets du problème sur ta vie (sur la vie de votre enfant)?
- Que crains-tu le plus au sujet de ce problème? As-tu peur d’être exclu de ta communauté en raison de ce problème? (p. ex., tuberculose, handicap ou anomalie congénitale)
- Veux-tu me dire autre chose au sujet de cette situation, de ta famille ou de ta culture pour m’aider à mieux te soigner?
Admettez le rôle de la médecine traditionnelle, complémentaire et parallèle
- À ton avis, quel type de traitement fonctionnerait? Y a-t-il des pratiques de guérison ou des médicaments traditionnels dans ta famille et qui, à ton avis, pourraient t’être utiles? Est-ce que quelque chose pourrait t’aider à te sentir mieux et que les médecins ne connaissent peut-être pas?
- Qui t’aide à composer avec les problèmes de santé?
Informez-vous des préjugés, du racisme ou de la discrimination
Admettez que les enfants et adolescents nouvellement arrivés sont souvent victimes de préjugés, de racisme ou de discrimination à leur école ou dans leur quartier. Ces expériences peuvent nuire à leur développement, à leur santé mentale, à leurs relations familiales et à leurs comportements en matière de santé. Informez-vous de ces expériences lors de l’obtention de leur histoire sociale, validez-les, donnez des conseils ou orientez les patients vers des organismes liés à la santé mentale ou des organismes communautaires.
- Certains autres enfants (jeunes) qui ont les mêmes origines que toi m’ont confié qu’ils étaient taquinés, intimidés ou harcelés, simplement à cause de leur provenance ou de leur apparence. Est-ce que ça t’est déjà arrivé?
- Joues-tu dehors? Vas-tu à l’école à pied? T’arrive-t-il d’avoir peur d’aller à l’école ou de jouer? Explique-moi pourquoi.
Faites le même dépistage des comportements à risque auprès de tous les adolescents, tels que les activités sexuelles ou la consommation de drogues et d’alcool
Ne présumez jamais que les adolescents d’un groupe culturel donné sont plus ou moins susceptibles d’adopter un comportement que ceux d’un autre groupe.
Le plan thérapeutique et les conseils préventifs
Pour inclure la culture dans le traitement d’un patient nouvellement arrivé, prenez les mesures suivantes :
- Acceptez que les croyances d’un patient ou de sa famille en matière de santé puissent différer du modèle biomédical de l’étiologie pathologique et thérapeutique. Faites preuve de compassion et respectez les croyances et pratiques culturelles (p. ex., les traitements traditionnels).
- En cas de différends, tentez de négocier un plan thérapeutique qui repose sur une compréhension mutuelle du traitement. Ce plan peut incorporer des traitements traditionnels. Faites ressortir les objectifs communs (p. ex., aider l’enfant à se rétablir), tout en convenant des différences. Utilisez des approches axées sur le patient, coopératives et respectueuses, qui trouvent un équilibre, d’une part, entre les compromis et la flexibilité et, d’autre part, la sécurité médicale et les considérations éthiques. Pour obtenir plus d’exemples et d’exposés sur la négociation d’un plan thérapeutique, voir l’article que J. Campinha-Bacote a rédigé en 2011 sur la compétence culturelle.
- Admettez et expliquez les limites des systèmes de santé et d’éducation canadiens.
- Expliquez l’accès aux services paramédicaux, aux services de garde et à d’autres services pédagogiques ou services de soutien dans votre région.
- Chaque nouvel arrivant s’adaptera au Canada à sa façon, et la nature de sa relation avec son pays d’adoption évoluera au fil du temps. L’acculturation et l’acquisition de l’identité sont des processus dynamiques.
Quelques ressources
Agence de la santé publique du Canada. Définitions communes en matière de sécurité culturelle : Forum des professionnels de la santé de l’administratrice en chef de la santé publique. 2023.
Association des infirmières et infirmiers du Canada. Énoncé de position : Encourager la compétence culturelle dans les soins infirmiers, 2018.
Autorité sanitaire des Premières Nations. Cultural Safety and Humility.
Ball J. Promoting cultural safety in child and family services. Présentation d’affiche à la Biennial Early Years Interprofessional Conference (affiche). 2008.
Berry JW. Acculturation: Living successfully in two cultures. Int J Intercult Relat 2005;29(6):697-712.
Betancourt JR et coll. Cultural competence and health care disparities: Key perspectives and trends. Health Aff 2005;24(2):499-505.
Brascoupé S, Waters C. Cultural safety: Exploring the applicability of the concept of cultural safety to Aboriginal health and community wellness. J Aboriginal Health 2009;5(2)6-41.
Cainha-Bacote J. Delivering patient-centered care in the midst of a cultural conflict: The role of cultural competence. Online J Issues Nurse 2011;16(2):5.
Fadiman A. The spirit catches you and you fall down: A Hmong child, her American doctors, and the collision of two cultures. New York: Farrar, Straus and Giroux, 1997.
Kreuter MW, Lukwago SN, Bucholtz RD, Clark EM, Sanders-Thompson V. Achieving cultural appropriateness in health promotion programs: targeted and tailored approaches. Health Educ Behav. 2003;30(2):133–46.
Ramsden IM. Cultural safety and nursing education in Aotearoa and Te Waipounamu. 2002. Thèse : Université Victoria de Wellington, Nouvelle-Zélande.
Société canadienne de pédiatrie (groupe de travail des soins aux enfants néo-canadiens). L’accès à des services d’interprétation appropriés, essentiel pour la santé des enfants. Paediatr Child Health 2024 29(1):46-9.
Société des obstétriciens et gynécologues du Canada. Directive clinique no 395 – Excision génitale féminine. J Obstet Gynaecol Can. Février 2020;42(2):218-34.e2.
Université de Georgetown. National Center for Cultural Competence.
Okoniewski W, Sundaram M, Chaves-Gnecco D, McAnany K, Cowden JD, Ragavan M. Culturally sensitive interventions in pediatric primary care settings: A systematic review. Pediatrics février 2022;149(2):e2021052162. 10.1542/peds.2021-052162.
Réviseuse(s)
Ryan Giroux, MD
Sana Gill, MD
Shazeen Suleman, MD
Mise à jour : février, 2025
