La mutilation génitale féminine/excision
Faits saillants
- Les mutilations génitales féminines/excisions (MGF/E) constituent une infraction criminelle au Canada ;
- Les MGF/E sont reconnues comme une pratique préjudiciable. Elles nuisent au bien-être physique et psychologique des filles et des femmes et ne présentent aucun avantage médical ;
- Cette pratique est généralement effectuée entre la petite enfance et l'âge de 15 ans ;
- Bien que les MGF/E demeurent répandues dans de nombreuses régions du monde, le soutien à cette pratique varie parmi les nouveaux arrivants au Canada ;
- Les fournisseurs de soins de santé peuvent aider en fournissant une approche respectueuse et adaptée à la culture lors de la collecte des antécédents médicaux et des rencontres de soutien psychologique. Pour ce faire, les fournisseurs doivent être pleinement informés des conséquences médicales et psychosociales de cette pratique.
Terminologie
Les termes utilisés dans la littérature médicale comprennent mutilation génitale féminine/excision (MGF/E), excision génitale féminine, mutilation génitale féminine et circoncision génitale féminine. L'UNICEF, l'Organisation mondiale de la santé et le Fonds des Nations Unies pour la population (FNUAP) utilisent mutilation génitale féminine.[1][2][3] Les femmes qui ont subi l'excision ou les mères qui discutent de l'enjeu pour leurs filles utilisent parfois les termes circoncision ou excision.[4]
Il est essentiel que les cliniciens communiquent avec les patients en utilisant un langage neutre et approprié sur le plan éthique.[1][2][3]
- Clitoridectomie : ablation partielle ou totale du clitoris et/ou du prépuce ;
- Infibulation : excision d'une partie des organes génitaux externes et suture de l'ouverture vulvo-vaginale ;
- Désinfibulation : réouverture de l'ouverture vulvo-vaginale chez une femme ayant subi une infibulation, à des fins de rapports sexuels ou d'accouchement ;
- Réinfibulation : suture de l'ouverture vulvo-vaginale ou des lèvres après une désinfibulation ;
- MGF/E : toutes les interventions impliquant l'ablation partielle ou totale des organes génitaux externes, ou toute autre lésion (c'est-à-dire piqûre, perçage, incision, grattage, cautérisation) des organes génitaux pour des raisons non médicales.
Enjeux juridiques
Les MGF sont internationalement reconnues comme une violation des droits humains des filles et des femmes. Elles sont le reflet d’une misogynie profondément enracinée et de la répression de la sexualité féminine. Elles sont généralement pratiquées sur des mineures et violent les droits des enfants.[1][2][3]
Un rapport publié en 2021 par la Banque mondiale a recensé 85 pays où ont été adoptées des lois spécifiques ou générales interdisant les MGF/E. Le Canada reconnaît que les mutilations génitales féminines (MGF) constituent une violation des droits des femmes et des filles et a fait de cette pratique une infraction pénale.[5] La Société des obstétriciens et gynécologues du Canada (SOGC) informe les professionnels de la santé qu'« il est obligatoire de signaler aux services de protection de l'enfance compétents tout cas où une enfant a récemment subi une mutilation génitale féminine ou risque de la subir».[5] Il est également recommandé de refuser les demandes de réinfibulation.
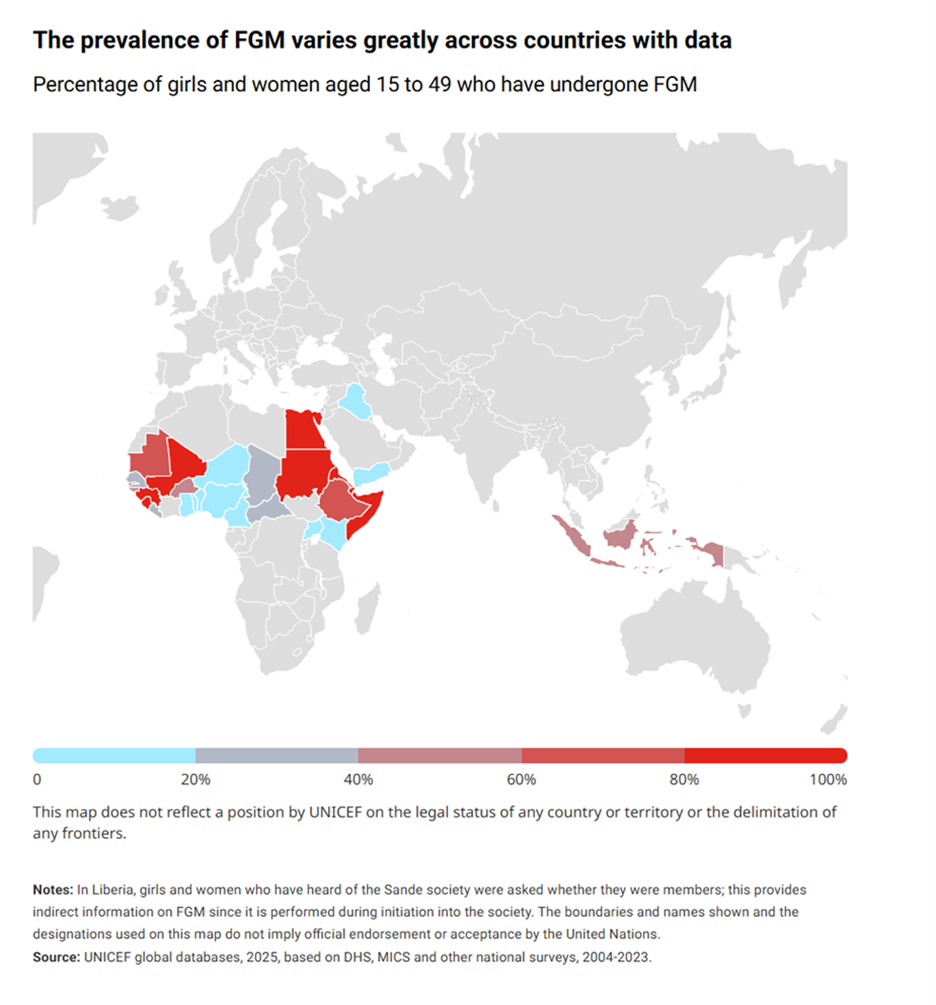
Prévalence mondiale
- On estime que 230 millions de filles et de femmes dans le monde ont subi des MGF/E[1]. Selon le FNUAP, les MGF sont documentées dans 92 pays à travers le monde[3] :
- En Afrique, 33 pays produisent des données sur les MGF à partir de données représentatives au niveau national : Afrique du Sud, Bénin, Burkina Faso, Cameroun, République centrafricaine, Tchad, Côte d'Ivoire, République démocratique du Congo, Djibouti, Égypte, Érythrée, Éthiopie, Gambie, Ghana, Guinée, Guinée-Bissau, Kenya, Liberia, Malawi, Mali, Mauritanie, Niger, Nigeria, Sénégal, Sierra Leone, Somalie, Soudan du Sud, Soudan, Tanzanie, Togo, Ouganda, Zambie et Zimbabwe ;
- Au Moyen-Orient, les MGF sont documentées à Oman, aux Émirats arabes unis, au Yémen, en Irak, en Iran, en Jordanie et en Palestine ;
- En Asie, les MGF sont pratiquées en Inde, en Indonésie, en Malaisie, au Sri Lanka, au Bangladesh, en Thaïlande, au Brunei, à Singapour, au Cambodge, au Vietnam, au Laos, aux Philippines, en Afghanistan, au Pakistan et aux Maldives ;
- Les MGF sont également signalées en Nouvelle-Zélande et en Australie, en Europe, en Amérique du Nord et en Amérique du Sud.
La prévalence varie considérablement en fonction des pays et des régions des pays eux-mêmes. Alors que les MGF/E s’effectuent de manière pratiquement universelle en Somalie, en Guinée et à Djibouti (> 90 %), elles ne touchent que 1 % des filles et des femmes au Cameroun et en Ouganda.[3] Les pays où la prévalence est plus élevée ont tendance à présenter moins de variations au sein du pays, tandis que les pays où la prévalence est plus faible ont tendance à présenter davantage de variations régionales.
Il est justifié de mettre en place un dépistage renforcé pour les filles et les jeunes femmes originaires de pays où la prévalence des MGF/E est élevée (voir figure 1). Le dépistage des filles et des jeunes femmes originaires de régions où la prévalence est plus faible est également important, mais peut s'avérer plus difficile en raison des différents niveaux de soutien et des variations régionales dans la pratique.
L'UNICEF signale que les MGF/E sont en déclin dans certains pays où elles étaient autrefois plus courantes, notamment en Sierra Leone, en Éthiopie et au Burkina Faso. Cependant, aucun progrès n'a été signalé en Somalie, au Mali, en Gambie, en Guinée-Bissau et en Indonésie.[1]
|
Figure 1. Prévalence des MGF dans les pays disposant de données (Source : UNICEF – en anglais seulement)
Prévalence chez les populations de nouveaux arrivants au CanadaLa prévalence des MGF/E parmi les populations de nouveaux arrivants est difficile à évaluer, et les données canadiennes sont manquantes. Cependant, la Commission ontarienne des droits de la personne a identifié des éléments indiquant que les MGF/E sont pratiquées au Canada.[5] Une étude réalisée en 2025 par Islamic Relief Canada (en anglais seulement) a révélé que les MGF/E sont pratiquées au Canada et que des filles sont emmenées à l'étranger pour subir cette intervention. Dans certaines communautés, l’intention des parents de faire subir une MGF/E à leurs filles diminue après l'immigration. Cependant, les facteurs qui influencent leur changement de perspective sont mal compris. Les fournisseurs de soins de santé doivent être informés que, même dans les pays où les MGF/E sont très répandues, la pratique suscite une forte opposition. L'UNICEF rapporte que 400 millions de personnes dans les pays d'Afrique et du Moyen-Orient où les MGF/E sont pratiquées déclarent vouloir y mettre fin.[1] Mythes et préjugésIl existe de nombreux mythes et idées fausses concernant les MGF/E, notamment que cette pratique[3] :
Facteurs de risqueLes facteurs de risque liés aux MGF/E sont résumés dans le tableau 1.
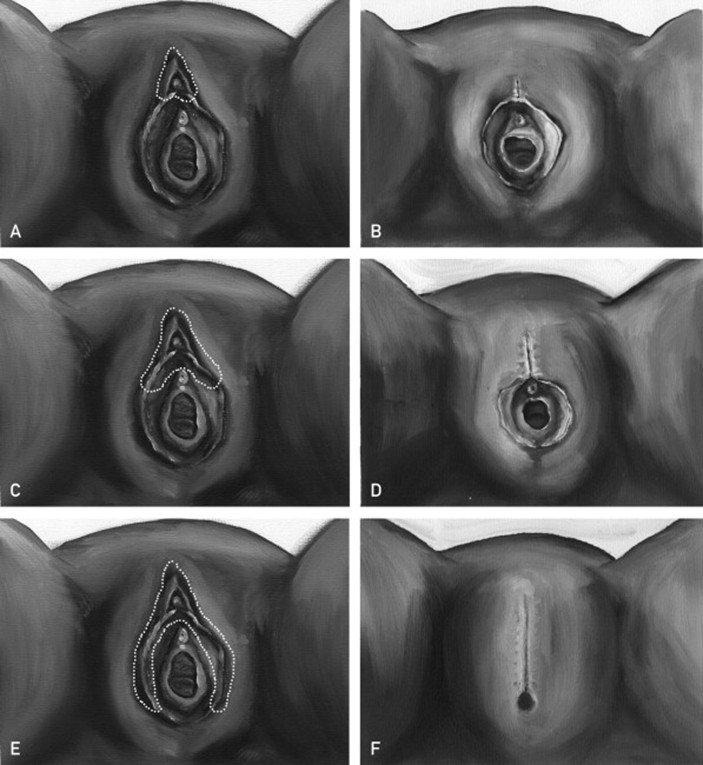
Types de MGF/EL'OMS distingue quatre types de MGF/E, qui sont résumés dans le tableau 2 et illustrés dans la figure 2.[2]
Figure 2. Types de mutilations génitales féminines/excisions (MGF/E)
|
||||||||||||||||||||||||||||
|
A, Tissu retiré dans le cadre d'une MGF/E de type 1 : ablation partielle ou totale du clitoris et/ou du prépuce (clitoridectomie). B, Apparence après une MGF/E de type 1. C, Tissu retiré dans le cas d'une MGF/E de type 2 : ablation partielle ou totale du clitoris et des petites lèvres, avec ou sans excision des grandes lèvres (excision). D, Apparence après une MGF/E de type 2. E, Tissu retiré dans le cadre d'une MGF/E de type 3 : rétrécissement de l'orifice vaginal avec création d'une peau de recouvrement par incision et apposition des petites lèvres et/ou des grandes lèvres, avec ou sans excision du clitoris (infibulation). F, Apparence après une MGF/E de type 3. Illustrations reproduites avec l'autorisation de l'artiste, Jessica Stanton, MD. © 2013 Mayo Foundation for Medical Education and Research |
|
Source : Adapté avec l'autorisation de la référence 4. |
En Somalie, la plupart des femmes ayant subi des mutilations génitales féminines avaient les parties génitales cousues.[7]
Complications
Les MGF/E sont reconnues comme étant préjudiciables aux filles et aux femmes, tant sur le plan physique que psychologique, et ne présentent aucun avantage médical[4]. Les traumatismes et les complications médicales peuvent être liés[3][4] :
- Au type de MGF/E ;
- Au type de praticien ;
- À l'absence ou l'utilisation inappropriée d'anesthésie ;
- Au type d'équipement utilisé (des ciseaux, des lames de rasoir et/ou du verre brisé sont parfois employés).
Les MGF/E sont largement pratiquées par des praticiens traditionnels, mais des professionnels de la santé effectuent également cette intervention dans certaines régions du monde, et leur implication semble être en augmentation.[2] En Égypte, on estime que 77 % des interventions sont pratiquées par un médecin, une infirmière, une sage-femme ou un autre professionnel de la santé, et presque toujours sous anesthésie. En revanche, on estime que 97 % des cas au Yémen ont été pratiqués à domicile, et que 75 % de ces filles ont été excisées à l'aide d'une lame ou d'un rasoir. Aucune information n'est disponible concernant l'utilisation d'anesthésiques dans ces contextes.[8]
Complications précoces
Les complications précoces sont généralement traitées par un praticien local, et les patientes ne peuvent consulter un professionnel de santé que pour des complications importantes ou survenant bien après l'intervention.[3] Les complications précoces comprennent des douleurs intenses, des saignements, des infections et une rétention urinaire. Elles sont plus fréquentes dans les cas de MGF/E de type 2 et 3, comme indiqué ci-dessus.[3]
Complications tardives
Les complications tardives des MGF/E sont résumées dans le tableau 3.[3]
Les preuves concernant l'effet des MGF/E sur la fertilité sont mitigées,[3] mais elle peut être affectée à long terme par un certain nombre de facteurs, tels que la barrière physique créée par certains types de MGF/E, les cicatrices ou la sténose, et les infections de l'utérus ou des annexes utérines. Les MGF/E peuvent être associées à des enjeux psychologiques, tels que la dyspareunie et la peur des rapports sexuels, les troubles affectifs, l'anxiété, le syndrome de stress post-traumatique et la somatisation.[3] À ce jour, aucune étude randomisée n'a été menée sur l'impact des MGF/E sur l'issue des grossesses.[9]
|
Tableau 3. Complications tardives des MGF/E[4] |
|
|
Type de complication |
Fortement associé aux MGF/E (dans les rapports de cas et/ou les études de cohorte) |
|
Fertilité/sexualité |
Anorgasmie, apareunie, diminution de la satisfaction, dyspareunie, absence de désir sexuel, sécheresse vaginale |
|
Infection |
Vaginose bactérienne, virus de l'herpès simplex |
|
Douleur |
Névrome clitoridien, dysménorrhée ; douleurs dans le bas-ventre, vaginales ou vulvaires |
|
Psychologique |
Anxiété, dépression, syndrome de stress post-traumatique, somatisation |
|
Cicatrisation |
Fibrose, hématocolpos, chéloïdes, fusion labiale (partielle ou complète), kystes sébacés, sténose vaginale, abcès vulvaires |
|
Urinaire |
Infections chroniques des voies urinaires, obstruction du méat, méatite, sténose urétrale, cristaux urinaires |
|
Source : Hearst AA, Molnar AM. Female genital cutting: An evidence-based approach to clinical management for the primary care physician. Mayo Clin Proc 2013 ; 88(6) : 618-29. Adapté avec autorisation. |
|
Ce que peuvent faire les professionnels de la santé
Les fournisseurs de soins de santé qui reçoivent des filles et des adolescentes nouvellement arrivées dans leur cabinet doivent être sensibilisés aux MGF/E et être prêts à fournir des soins adaptés à la culture et fondés sur des connaissances cliniques, notamment en matière de détection précoce et de gestion des complications. Les patientes peuvent présenter une complication précoce liée à une MGF/E, mais au Canada, elles sont plus susceptibles de présenter des complications tardives.[3] Un fournisseur de soins de santé doit traiter ces cas conformément aux pratiques standard, mais peut également être amené à effectuer des examens appropriés et à faire appel à un spécialiste. Les cliniciens peuvent jouer un rôle clé pour garantir que les femmes qui ont subi cette intervention bénéficient de soins et d'un soutien adéquats en :
- S'informant sur cette pratique, posant des questions et évaluant le niveau de soutien et les perspectives sur les MGF/E dans les familles qu'ils rencontrent ;
- Étant disposé à discuter de cet enjeu avec les patientes et leurs familles ;
- Fournissant des conseils et un soutien ou en dirigeant les filles/adolescentes et leurs parents vers les services appropriés, si nécessaire. La Société des obstétriciens et gynécologues du Canada (SOGC) note que des conseils et du soutien adéquats et respectueux peuvent nécessiter le recours à un interprète ou à un travailleur social compétent sur le plan culturel[5] ;
- Revenant sur l'enjeu. Toutes les patientes ou toutes les familles ne seront pas disposées à discuter d'un sujet aussi personnel lors de la première consultation. Il sera probablement plus efficace de revenir sur l'enjeu une fois qu'un lien de confiance aura été établi ;
- Proposant un examen physique des organes génitaux dans le cadre du dépistage ;
- Effectuant un examen physique avec tact, après avoir obtenu le consentement, afin d'identifier la présence et le type de MGF/E ainsi que toute complication (en particulier infection, fusion labiale/sténose vaginale et chéloïdes ou autres signes de cicatrices). Des conseils pour l'examen génital des patientes pédiatriques sont disponibles dans cet article de Pediatrics in Review[10] (en anglais seulement) ;
- Reconnaissant et traitant les complications ;
- Favorisant la prévention. Les questions qu’il pourrait être judicieux de poser à une nouvelle patiente (provenant de régions où les MGF/E sont pratiquées) ou à sa famille sont énumérées ci-dessous.[11] Il est important d'aborder le sujet avec tact. Vous pourriez aborder le sujet ainsi : « Je souhaiterais discuter avec vous d'un aspect très personnel de la santé de votre fille, une pratique qu’on appelle excision ou circoncision. Êtes-vous à l’aise que nous abordions le sujet ? » ou « L'excision est-elle une pratique courante dans votre pays ? Dans votre famille ? Êtes-vous à l’aise de partager vos réflexions et vos sentiments à ce sujet ? »
Questions possibles à prendre en considération
- Antécédents familiaux (maternels) : Les femmes de votre famille (votre mère ou votre grand-mère) ont-elles été circoncises ? Si oui, veuillez me parler de votre expérience. Où cela a-t-il été pratiqué ? Par qui ? Quel âge aviez-vous lors de la circoncision ? Que pensent les femmes de votre famille de la circoncision ?
- Communauté/contexte : Discutez-vous de la circoncision avec d'autres femmes ? Avec vos filles ? Connaissez-vous quelqu'un qui n'est pas circoncis ? Qu'avez-vous entendu à ce sujet ?
- Croyances : Selon vous, quels sont les avantages de la circoncision ? Quels sont les inconvénients de la circoncision ? Votre religion recommande-t-elle la circoncision ? La circoncision des femmes est-elle courante dans votre culture ou votre famille ?
- Projets/préoccupations : Que penseriez-vous si vos filles n'étaient pas circoncises au Canada ? Comment pensez-vous que votre fille se sentirait si elle n'était pas circoncise ? Comment pensez-vous que le futur mari de votre fille réagirait si elle n'était pas excisée ?
- Scénarios difficiles : Espérez-vous pouvoir faire circoncire votre fille ? Au Canada, la circoncision n'est pas légale, comment cela affecte-t-il vos projets ? Connaissez-vous les lois relatives à la circoncision au Canada ?
Pour les patientes ayant déjà subi une MGF/E
Il peut être difficile d'aborder le sujet des MGF/E avec les filles/adolescentes et leurs parents. Cependant, les études montrent généralement que la plupart des femmes qui ont subi des MGF/E souhaiteraient que leur médecin aborde le sujet avec elles de manière proactive, c'est-à-dire lorsqu'il s'agit d'un problème de santé ou familial actuel ou anticipé.[3] Les questions possibles peuvent inclure :
- Avez-vous (ou votre fille) des douleurs, de la gêne ou des problèmes liés à cette intervention ? Y a-t-il d'autres problèmes ou sentiments que vous souhaiteriez exprimer ? Et surtout : quel type d'aide médicale souhaiteriez-vous obtenir pour ces problèmes ?
« Lorsque le médecin (plutôt que la patiente) pose les questions de manière à les intégrer dans l'historique médical [général] de la femme, cela peut contribuer à surmonter la gêne de la patiente ou de l'interprète à propos du sujet.[4]
Ressources sélectionnées
- Sauer PJ, Neubauer D. Female genital mutilation: a hidden epidemic (statement from the European Academy of Paediatrics). Eur J Pediatr 2014 ; 173 : 237-238 (en anglais seulement)
- Page sur les MGF de l’UNICEF
- Ressource de l’UNICEF : Female Genital Mutilation/Cutting country profiles (en anglais seulement)
- Assemblée générale des Nations Unies 67/146. Intensification de l’action mondiale visant à éliminer les mutilations génitales féminines : Rapport du Secrétaire général (2024)
- OMS. Mutilations génitales féminines
Références
- UNICEF. Female genital mutilation. Mars 2024. (En anglais seulement).
- Organisation mondiale de la santé. Mutilations génitales féminines : Principaux faits. Jan. 2025.
- Fonds des Nations Unies pour la population (FNUAP). Questions fréquemment posées sur les mutilations génitales féminines. Fév. 2025.
- Hearst AA, Molnar AM. Female genital cutting: an evidence-based approach to clinical management for the primary care physician. Mayo Clin Proc. 2013;88(6):618–29. (En anglais seulement).
- Commission ontarienne des droits de la personne. La MGF au Canada. [date inconnue].
- Perron L, Senikas V, Burnett M, et coll. Female genital cutting. J Obstet Gynaecol Can. 2013;35(11): 1028–45. (En anglais seulement).
- FGM/C Research Initiative. Somalia. 2021. (En anglais seulement).
- Yoder PS, Wang S, Johansen E. Estimates of female genital mutilation/cutting in 27 African countries and Yemen. Stud Fam Plann. 2013; 44(2):189–204. (En anglais seulement).
- Balogun OO, Hirayama F, Wariki WM, Koyanagi A, Mori R. Interventions for improving outcomes for pregnant women who have experienced genital cutting. Cochrane Database Syst Rev. 2013;2:CD009872. (En anglais seulement).
- Jacobs A, Alderman E. Gynecologic examination of the prepubertal girl. Pediatr Rev. 2014 ; 35(3) : 97–105. (En anglais seulement)
- Upvall MJ, Mohammed K, Dodge PD. Perspectives of Somali Bantu refugee women living with circumcision in the United States: a focus group approach. Int J Nurs Stud. 2009;46(3):360–8. (En anglais seulement)
Réviseuse(s)
Brittany Anne Howson-Jan, MD
Andrea Hunter, MD
Mise à jour : février, 2026